Gestion des affections médicales prédominantes, allergies et troubles médicaux
Le Conseil des écoles publiques de l’Est de l’Ontario (CEPEO) reconnaît l’importance de la santé, de la sécurité et du bien-être global de ses élèves. De plus, il reconnaît que ces éléments constituent des conditions préalables à l’apprentissage. Par conséquent, le CEPEO s’engage à accorder une attention assidue à la santé et au bien-être de ses élèves et à prendre des mesures pour réduire le risque de blessures. Le CEPEO s’engage notamment à :
- Développer et assurer la mise en œuvre d’un plan pour prévenir, réduire et gérer les commotions cérébrales qui tient compte des Lignes directrices sur la sécurité en éducation physique de l’Ontario;
- Assurer la création d’écoles attentives à l’asthme et protéger les élèves asthmatiques, conformément à la loi protégeant les enfants asthmatiques;
- Protéger les élèves anaphylactiques contre les allergènes qui peuvent leur causer des crises potentiellement mortelles, conformément à la Loi Sabrina de 2005;
- Protéger les élèves qui souffrent d’autres affections médicales prédominantes tels le diabète ou l’épilepsie;
- Mettre en œuvre les mesures d’intervention concernant l’administration de médicaments par voie orale lorsqu’il est prescrit qu’ils doivent être pris pendant les heures de classe.
Responsabilités
Il appartient au parent, tutrice, tuteur, à l’élève qui a 16 ou 17 ans et qui s’est soustrait de l’autorité parentale ou à l’élève qui a 18 ans :
- d’informer le secrétariat de l’école des troubles médicaux de l’élève;
- de collaborer avec le personnel de l’école à la préparation d’un plan de soins personnalisé de l’élève (PSP), d’examiner le plan de soins personnalisé de l’élève au début de chaque année scolaire et de le signer pour confirmer qu’aucun changement ne doit y être apporté (Anaphylaxie | Asthme | Épilepsie | Diabète);
- d’informer le personnel scolaire de tout changement dans la routine quotidienne de l’élève susceptible de modifier le plan de soins personnalisé de l’élève;
- de s’assurer que la trousse d’urgence de l’élève comporte toutes les fournitures de traitement d’urgence nécessaires;
- de remplir en temps opportun les formulaires suivants :
- de remplir le Plan de prévention et de gestion des situations constituant une urgence médicale du Consortium de transport scolaire d’Ottawa;
- de faire porter à son enfant une pièce d’identité médicale (ex. : un bracelet MedicAlertMD) pour attirer l’attention sur son affection médicale. Le numéro spécial indiqué sur la pièce d’identité peut aussi s’avérer utile aux services locaux d’urgence en leur permettant d’obtenir rapidement des renseignements importants;
- de fournir par l’entremise du PSP tous les noms et numéros de téléphone des personnes à contacter en cas d’urgence;
- d’encourager l’élève, le cas échéant et dans la mesure du possible, à :
- reconnaître les premiers symptômes de son affection médicale;
- comprendre, en fonction de son âge, les causes de différents symptômes, comment les déceler, les prévenir et les traiter;
- communiquer clairement aux adultes et aux personnes responsables qu’il est atteint d’une affection médicale prédominante lorsqu’il commence à ressentir des symptômes ou une sensation d’inconfort général;
- être responsable de toutes les fournitures servant au traitement de son affection, y compris à s’en débarrasser de la bonne façon; et
- prendre autant que possible la responsabilité d’assurer sa propre sécurité.

Dernière mise-à-jour : le 6 septembre 2019
1. Vue d’ensemble
Il y a dans notre école plusieurs enfants et employés atteints d’allergies pouvant leurs êtres fatales. Certains ont une allergie aux piqûres d’insectes mais la plupart souffrent d’allergies alimentaires. Les personnes allergiques aux aliments peuvent subir une réaction potentiellement fatale en consommant une très petite quantité de l’allergène auquel elles sont sensibles. L’exposition à des allergènes par la peau ou par inhalation peut provoquer une réaction allergique en général non anaphylactique. L’anaphylaxie (prononcer ana-fil-acsi) est une réaction allergique sévère pouvant être provoquée par un aliment, une piqûre d’insecte, un médicament, du latex ou une autre substance. Bien que l’anaphylaxie puisse entraîner la mort si elle est laissée sans traitement, on peut prévenir les réactions anaphylactiques et les décès qui en résultent. L’éducation et la sensibilisation sont essentielles pour protéger la sécurité de nos élèves gravement allergiques.
Notre Plan de prise en charge de l’anaphylaxie à l’école a été conçu pour pouvoir identifier les enfants à risque, mettre en place des mesures pour réduire l’exposition accidentelle à des substances allergènes et former notre personnel et nos principaux bénévoles pour l’intervention en cas d’urgence.
2. Étapes de la prise en charge de l’anaphylaxie (français et anglais)
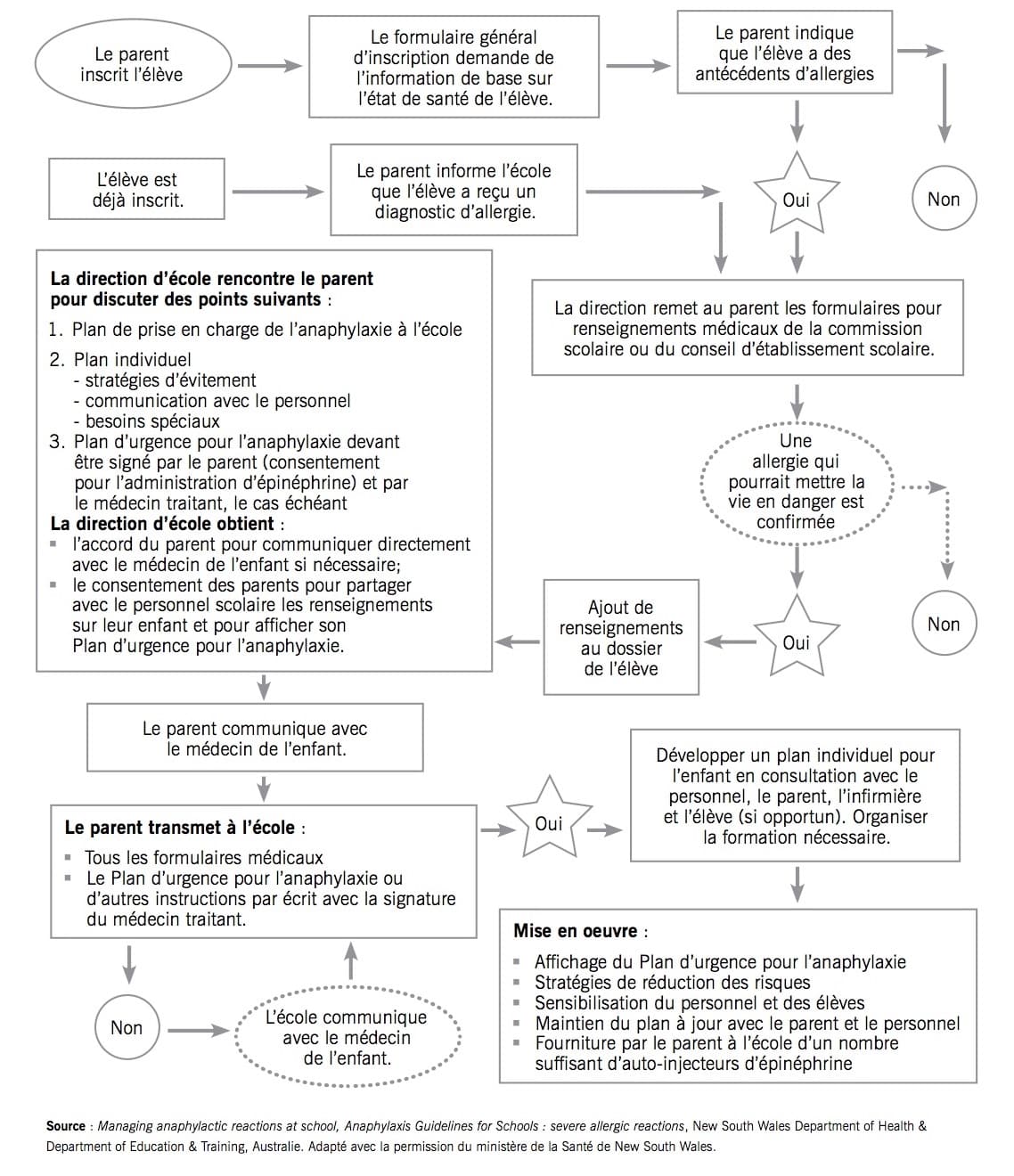
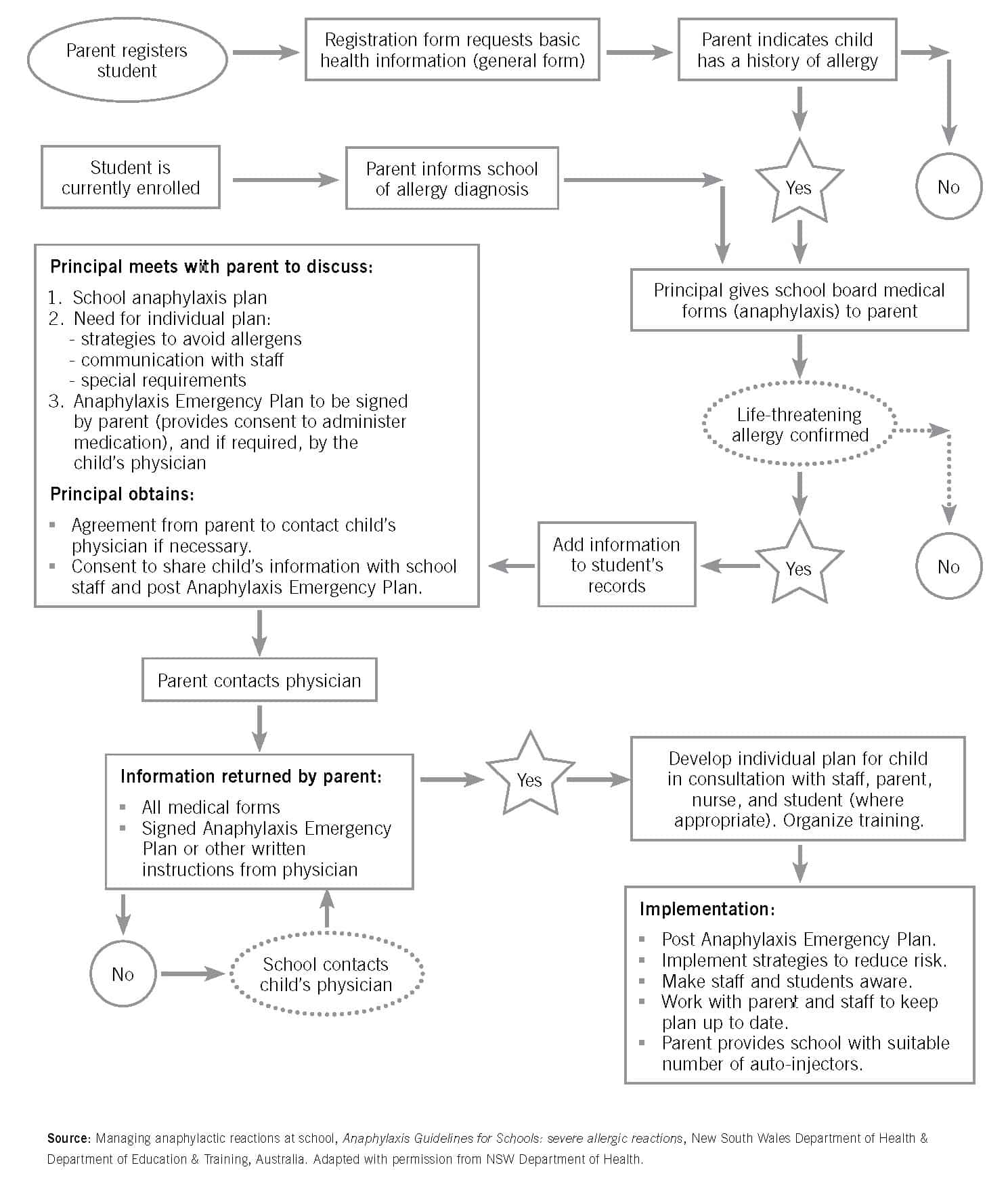
3. Identification des enfants à risque et élaboration du plan de soins personnalisé (PSP)
Au moment de l’inscription, on demande aux parents si leurs enfants ont une affection, s’ils sont à risque d’anaphylaxie ou s’ils font de l’asthme. Tout le personnel doit être averti de la situation particulière de ces enfants.
Il appartient au parent, tutrice, tuteur, à l’élève qui a 16 ou 17 ans et qui s’est soustrait de l’autorité parentale ou à l’élève qui a 18 ans :
- d’informer la direction d’école des allergies, et de l’asthme, de leur enfant;
- de fournir des autos-injecteurs fonctionnels et non périmés à l’école
- de collaborer avec le personnel de l’école à la préparation d’un plan de soins personnalisé de l’élève anaphylactique ou d’un plan de soins personnalisé de l’élève asthmatique, d’examiner le plan de soins personnalisé de l’élève au début de chaque année scolaire et de le signer pour confirmer qu’aucun changement ne doit y être apporté
- de remplir en temps opportun les formulaires suivants :
- le Plan d’urgence pour l’anaphylaxie qui comprend la photo de l’enfant, une description de son allergie, quoi faire et qui aviser en cas d’urgence ainsi que leur consentement pour l’administration d’épinéphrine;
- le formulaire d’autorisation et demande pour l’administration de médicaments prescrits;
- la déclaration du médecin;
- le Plan de prévention et de gestion des situations constituant une urgence médicale du Consortium de transport scolaire d’Ottawa; et
- le Formulaire d’autorisation d’affichage du plan d’urgence pour l’anaphylaxie de l’enfant.
- d’aviser l’école si l’allergie de leur enfant disparaît avec le temps ou s’il n’a plus besoin d’un auto-injecteur d’épinéphrine. Il faudra une confirmation par écrit de l’allergologue traitant;
- de faire porter à leur enfant une pièce d’identité médicale comme, par exemple, un bracelet MedicAlert®, pour attirer l’attention sur son allergie et sur le fait qu’il porte un auto-injecteur d’épinéphrine. Le numéro spécial indiqué sur la pièce d’identité peut aussi s’avérer utile aux services locaux d’urgence, comme les ambulanciers paramédicaux, pour obtenir rapidement des renseignements importants.
*Le Plan d’urgence pour l’anaphylaxie doit être affiché dans des endroits stratégiques comme la salle de classe de l’enfant (sur un mur ou à l’intérieur d’une porte d’armoire), le secrétariat de l’école (tableau d’affichage), le carnet de tâches de l’enseignant de l’enfant et la cafétéria scolaire (aire de préparation des aliments). Les parents doivent autoriser l’école à afficher le Plan d’urgence pour l’anaphylaxie de leur enfant.
4. Disponibilité des auto-injecteurs d’épinéphrine (« auto-injecteurs »)
Les enfants à risque d’anaphylaxie faisant preuve de suffisamment de maturité doivent avoir un auto-injecteur d’épinéphrine avec eux en tout temps et aussi en avoir un de réserve à l’école. En entrant en première ou en deuxième année, la plupart des enfants sont capables de porter leur auto-injecteur et leurs inhalateurs pour l’asthme, si applicable. Les enfants allergiques aux piqûres d’insectes n’ont pas besoin de leur auto-injecteur toute l’année; seulement pendant la saison des insectes, soit les mois de plus grande chaleur.
Il faut placer des affiches décrivant les signes et symptômes de l’anaphylaxie et comment administrer l’épinéphrine avec un auto-injecteur aux endroits stratégiques : salles de classe, secrétariat de l’école, salle du personnel, coins-repas et cafétéria. Pour les excursions scolaires, apporter des auto-injecteurs de réserve. Il est recommandé à l’organisateur de se munir d’un téléphone cellulaire et de savoir où se trouve la clinique médicale la plus proche.
5. Protocole d’urgence
Le médecin traitant peut, au besoin, signer un Plan d’urgence pour l’anaphylaxie personnalisé à l’enfant allergique. Une copie du plan sera placée dans les endroits désignés comme la salle de classe et le secrétariat de l’école.
Il faut encourager les adultes à demeurer attentifs aux inquiétudes des enfants. Généralement, ils savent lorsqu’ils sont en train de faire une réaction même s’ils ne présentent pas de signes apparents. On ne peut pas tenir pour acquis qu’un enfant sera capable d’administrer son épinéphrine avec l’auto-injecteur. (Dans certains cas, un enfant aura peur de l’aiguille ou refusera d’admettre qu’il fait une réaction ou n’arrivera pas à s’administrer lui-même le médicament en raison de la gravité de la réaction.)
Voici un exercice de routine, bien défini et éprouvé à la manière d’un exercice d’incendie, pour intervenir efficacement en cas d’urgence en matière d’anaphylaxie.
- Administrez l’épinéphrine avec l’auto-injecteur (EpiPen® ou Twinject®) au premier signe d’une réaction anaphylactique déclarée ou soupçonnée.
- Appelez le 9-1-1 ou les services médicaux d’urgence locaux. Dites-leur que quelqu’un fait une réaction anaphylactique pouvant mettre sa vie en danger.
- Administrez une deuxième dose d’épinéphrine après 5 à 15 minutes SI la réaction persiste ou s’aggrave.
- Rendez-vous à l’hôpital le plus proche (idéalement par ambulance), même si les symptômes sont légers ou se sont atténués. La réaction pourrait s’aggraver ou réapparaître même après un traitement approprié. Le patient doit demeurer sous observation à l’hôpital pendant une période suffisante, soit 4 heures généralement, suivant l’évaluation du médecin de l’urgence.
- Communiquez avec une personne à aviser en cas d’urgence (parent, tuteur ou autre).
Remarques importantes
- Une personne doit demeurer avec l’enfant en tout temps.
- Il est important de noter à quelle heure la première dose d’épinéphrine a été administrée à l’enfant afin de pouvoir calculer le délai encouru depuis lors.
- L’épinéphrine ne peut pas nuire à un enfant en bonne santé si elle est administrée sans être nécessaire au cas où il y aurait une réaction allergique pouvant être fatale.
- Si une situation d’urgence impliquant l’anaphylaxie se produit, le Plan de prise en charge de l’anaphylaxie à l’école et le Plan d’urgence pour l’anaphylaxie de l’enfant concerné doivent tous deux être vérifiés et modifiés s’il y a lieu.
6. Formation
La direction de l’école doit assurer qu’il y a une formation des membres du personnel scolaire à chaque année, comprenant une vue d’ensemble de l’anaphylaxie, ses signes et ses symptômes ainsi que comment utiliser l’épinéphrine. Les participants auront l’occasion de pratiquer avec un auto-injecteur de démonstration (sans aiguille ni médicament) et seront encouragés à continuer de s’exercer régulièrement pendant l’année, spécialement s’ils ont des enfants allergiques dans leurs classes.
- Mode d’emploi des auto-injecteurs EpiPenMD et EpiPenMD Jr. (version anglaise)
- Formation en ligne sur l’anaphylaxie
- Cours en ligne sur l’anaphylaxie dans les différents milieux
- Plan de prévention et d’intervention pour les élèves
On donnera des instructions aux enseignants suppléants pour qu’ils étudient les plans d’urgence pour l’anaphylaxie des élèves de leurs classes. La direction de l’école les renseignera au sujet de l’intervention en cas d’urgence.
Pour leur part, on profitera d’une assemblée générale à l’école ou de présentations spéciales en classe pour renseigner les élèves au sujet de l’anaphylaxie.
7. Un milieu scolaire sécuritaire et préventif en matière d’allergie
Les personnes à risque d’anaphylaxie doivent apprendre à éviter les déclencheurs auxquels elles sont sensibles. Bien que cette responsabilité incombe d’abord à la personne allergique et aux membres de sa famille, le milieu scolaire doit également en être conscient. Il faut veiller particulièrement à prévenir l’exposition aux substances en cause. Les enseignants doivent informer les parents au sujet des aliments qui peuvent être apportés en classe. On pourra ainsi diminuer grandement le risque d’une exposition accidentelle à des allergènes alimentaires.
Il se peut que l’ingestion d’une infime quantité d’un allergène déclenche l’anaphylaxie. C’est pourquoi il faut encourager les enfants allergiques à des aliments à suivre certaines directives :
- Avoir toujours sur eux leur auto-injecteur d’épinéphrine.
- Ne manger que les aliments apportés de la maison, à moins qu’ils n’aient été emballés, clairement étiquetés et approuvés par les parents.
- Bien se laver les mains avec de l’eau et du savon, avant et après avoir mangé.
- Ne pas partager sa nourriture, ses ustensiles ou ses contenants alimentaires.
- Mettre sa nourriture sur une serviette, un napperon ou un papier ciré plutôt que directement sur un pupitre ou une table.
8. Aliments à consommer à la maison plutôt qu'à l'école (NOUVEAU)
Il est impossible de garantir un environnement sans allergènes. Toutefois, nous croyons que la meilleure façon de réduire le risque d’exposition accidentelle pour ces élèves est de faire appel à votre bienveillante collaboration.

Par leur caractère allergène, et en raison du nombre important d’élèves présentant des allergies alimentaires sévères, nous vous demandons de consommer les produits suivants à la maison plutôt que d’en apporter à l’école :
- Les arachides, ainsi que tous les aliments qui en contiennent.
- Toutes les variétés de noix, ainsi que tous les aliments qui en contiennent :
- noix de Grenoble
- amandes
- noisettes
- pacanes
- noix de cajou
- noix du Brésil
- noix de Macadamia
- pistaches
- pignons
- Tout autre produit allergène spécifique à la classe de votre enfant identifié par l’enseignant(e) titulaire (maternelle à la 8e année).
9. Anniversaires ou fêtes (NOUVEAU)
Étant donné le grand nombre d’enfants par classe et qu’il est difficile de contrôler tous les aliments jugés non conformes à la politique alimentaire ou susceptibles de provoquer une réaction allergique sévère, il est demandé aux parents de ne pas souligner un anniversaire ou une fête par l’envoi de nourriture à partager avec les autres élèves. L’envoi d’articles non alimentaires (cartes, jouets, etc.) est toutefois permis.
Rappelez-vous qu’aucun échange de nourriture ou d’ustensiles n’est permis pour la protection des enfants atteints d’une allergie alimentaire.
10. Un milieu scolaire inclusif
Les personnes aux prises avec des allergies ou à risque d’anaphylaxie sont en droit de profiter pleinement des activités scolaires et parascolaires offertes par l’école.
Ainsi, la planification des collations, des repas, des récompenses, des rassemblements, des campagnes de financement et des sorties éducatives doit respecter les critères d’inclusion des élèves aux prises avec des allergies et à risque d’anaphylaxie le cas échéant. Les critères d’inclusion sont établis et révisés continuellement à partir des plans de soins personnalisé (PSP) et dans le respect des lois et les politiques.
- Seule la nourriture préapprouvée par la direction d’école qui respecte les critères d’inclusion pourra être admise sur les lieux de l’école ou lors des activités scolaires et parascolaires.
- La nourriture vendue lors des campagnes de financement doit respecter les critères d’inclusion. Sinon, nous opterons pour d’autres type de produits.
- La planification des repas et des arrêts au restaurant lors des sorties éducatives doit respecter les critères d’inclusion.
Dans le doute, les enfants allergiques ne devraient consommer que des aliments approuvés par leurs parents.
Ressources
Pour de plus amples renseignements, consultez L’anaphylaxie à l’école et dans d’autres milieux